Искусственный аборт – это комплекс мероприятий, направленных на прерывание нежеланной беременности сроком до 22 недель.
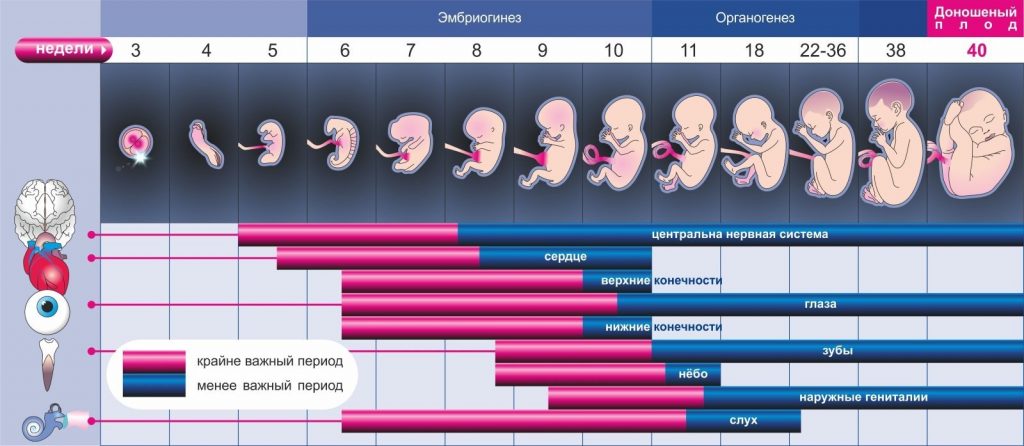
Развитие эмбриона
1-4 недели
Размер эмбриона 2 — 4 мм. Женщина не догадывается о наступлении беременности.

5-8 недель
Каждую минуту формируется почти миллион новых клеток. В это время в его головном мозге начинают формироваться примитивные нервные пути. Во время ультразвукового обследования специалист сможет определить сердцебиение.

9-12 недель
Плод становится похож на уменьшенную копию человека, у него сердце уже имеет четыре камеры, сформированы многие внутренние органы. У будущего малыша различимы конечности и пальцы, носик и ноздри, глаза, мочки ушей.

13-16 недель
У малыша в данный период появляются первые волосики. Мышечная и нервная система ребенка в достаточной степени развиваются, он вырастает до 16 см, глазки становятся чувствительными к световым раздражителям, появляются первые движения лицевых мышц.

17-20 недель
Кожа ребенка становится менее прозрачной, нежели была ранее. Это происходит вследствие начала накапливания подкожного жира. Моторные нейроны головного мозга достаточно развиты, что позволяет малышу совершать разнообразные движения, в том числе даже класть большой пальчик в рот. Растет тело ребенка, поэтому его голова перестает выглядеть настолько громоздкой.

21-24 недель
У ребенка развиваются язык и вкусовые рецепторы, мозг получает возможность обрабатывать тактильные ощущения. Вес ребенка будет примерно равен пятистам граммам, его длина составит около 25 см. Далее происходит развитие нервной системы и мозга.
25-28 недель
Вес удваивается. Веки малыша закрыты неплотно, что способствует развитию сетчатки. Ребенок начинает различать вкусы, слышать звуки. Можно отметить его многочисленные движения в ответ на различные звуки и прикосновения. Нервная система и мозг находятся в стадии быстрого роста и развития.

29-32 недель
Органы малыша созревают, он растет и накапливает жировые отложения. К 32 неделе длина малыша составит примерно 40 см, его вес увеличится до 2 кг. Малыш начинает тренировать дыхательную мускулатуру, много двигается и даже икает иногда, т. е. совершает икательные движения. Он практикуется в дыхании.

33-36 недель
Далее масса ребенка будет расти на 200 г каждую неделю. Благодаря слою жировых клеток черты лица станут округлыми, лицевые мышцы уже приспособлены для сосания. Зачастую во время ультразвукового обследования в данный период хорошо видно, как малыш пытается засунуть кулачок в рот или просто сосет пальчик.
37-40 недель
В среднем к 40 неделе рост малыша составляет 51-53 см, масса – 3-4 кг. Ребенок уже полноценно двигается в утробе и использует ножки и ручки. У малышей развиты хватательные навыки, они умеют мигать и глотать, вытягивают ножки и крутят головой. Мамы отчетливо могут различить периоды сна и бодрствования. Сосательный рефлекс становится максимально выраженным. Малыш готов появиться на свет и начать следующий этап жизни.
Легальные (медицинские) аборты:
- по желанию женщины (до 12 недель)
- по медицинским показаниям
- по социальному показанию ( Определено Постановлением Правительства Российской Федерации от 6 февраля 2012 г. N 98 «Социальным показанием для искусственного прерывания беременности является беременность, наступившая в результате совершения преступления, предусмотренного статьей 131 Уголовного кодекса Российской Федерации.»)
Методы искусственного прерывания беременности на сроках до 12 недель:
- Выскабливание полости матки
- Вакуум-экскохлеация (до 5 недель беременности может быть выполнена амбулаторно)
- Медикаментозное прерывание (разрешено в России до 6 недель)
Оказание медицинской помощи женщинам при искусственном прерывании беременности (Согласно Приказу от 20 октября 2020 г. N 1130н Об утверждение порядка оказания медицинской помощи по профилю «Акушерство и гинекология» )
Медицинская помощь женщинам при искусственном прерывании беременности оказывается в рамках первичной специализированной медико-санитарной помощи и специализированной медицинской помощи в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (искусственному прерыванию беременности)».
Медицинская помощь при искусственном прерывании беременности оказывается в амбулаторных условиях, условиях дневного стационара или стационарных условиях.
При искусственном прерывании беременности в амбулаторных условиях и условиях дневного стационара, в случае возникновения медицинских показаний для оказания медицинской помощи, требующей круглосуточного медицинского наблюдения, пациентка эвакуируется в медицинские организации соответствующего профиля и группы (уровня) для дальнейшего оказания медицинской помощи в стационарных условиях.
Оказание медицинской помощи при искусственном прерывании беременности проводится на основе информированного добровольного согласия по форме, утвержденной приказом Министерства здравоохранения Российской Федерации от 7 апреля 2016 г. N 216н «Об утверждении формы информированного добровольного согласия на проведение искусственного прерывания беременности по желанию женщины» (зарегистрирован Министерством юстиции Российской Федерации 4 мая 2016 г., регистрационный N 42006).,br> Искусственное прерывание беременности у несовершеннолетних младше 15 лет, а также несовершеннолетних больных наркоманией младше 16 лет, проводится на основе информированного добровольного согласия одного из родителей или иного законного представителя.,br> Обследование и подготовка пациентов для оказания медицинской помощи при искусственном прерывании беременности осуществляется на основе клинических рекомендаций и с учетом стандартов медицинской помощи.
Обследование женщин проводится в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)», «акушерству и гинекологии (искусственному прерыванию беременности)».
Для получения направления на искусственное прерывание беременности женщина обращается к врачу — акушеру-гинекологу, а в случае его отсутствия — к врачу общей практики (семейному врачу), медицинскому работнику фельдшерско-акушерского пункта, фельдшерских здравпунктов.
При первичном обращении женщины с целью искусственного прерывания беременности врач — акушер-гинеколог, а в случае его отсутствия — врач общей практики (семейный врач), медицинский работник фельдшерско-акушерского пункта, фельдшерских здравпунктов направляет беременную на основе информированного добровольного согласия в кабинет медико-социальной помощи женской консультации (Центр медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации) для консультирования психологом (медицинским психологом, специалистом по социальной работе). При отсутствии кабинета медико-социальной помощи (Центра медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации) консультирование проводит медицинский работник с высшим или средним медицинским образованием, прошедший повышение квалификации по психологическому доабортному консультированию.
Врач — акушер-гинеколог при обращении женщины за направлением на искусственное прерывание беременности производит обследование для определения срока беременности и исключения медицинских противопоказаний к искусственному прерыванию беременности.
При наличии противопоказаний (заболеваний, состояний, при которых прерывание беременности или наносит серьезный ущерб здоровью женщины или представляет угрозу для ее жизни) вопрос решается индивидуально консилиумом врачей с учетом срока беременности и места прерывания беременности.
Искусственное прерывание беременности по желанию женщины проводится:
- не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности четвертая — седьмая неделя, при сроке беременности одиннадцатая — двенадцатая неделя, но не позднее окончания двенадцатой недели беременности;
- не ранее семи дней с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности восьмая — десятая неделя беременности.
Искусственное прерывание беременности в зависимости от срока беременности может быть проведено с использованием медикаментозного или хирургического метода на основе информированного добровольного согласия женщины. Для прерывания беременности сроком до двенадцати недель могут использоваться как хирургический, так и медикаментозный методы.
Прерывание беременности в сроки, предусмотренные клиническими рекомендациями медикаментозным методом, проводится врачом — акушером-гинекологом в амбулаторных условиях или в условиях дневного стационара с обязательным наблюдением женщины не менее 1,5 — 2 часов после приема лекарственных препаратов. При медикаментозном методе прерывания беременности используются лекарственные препараты, зарегистрированные на территории Российской Федерации, в соответствии с инструкциями по медицинскому применению препаратов.
Прерывание беременности в сроке до двенадцати недель хирургическим методом проводится врачом — акушером-гинекологом в условиях дневного стационара и стационарных условиях. Продолжительность наблюдения женщины в условиях дневного стационара после произведенного без осложнений прерывания беременности определяется лечащим врачом с учетом состояния женщины и составляет 3 — 4 часа.
Искусственное прерывание беременности при сроке до двенадцати недель у женщин с клинически значимыми признаками истончения рубца на матке, миомой матки больших размеров, аномалиями развития половых органов, при наличии тяжелых соматических заболеваний производится врачом — акушером-гинекологом в стационарных условиях.
Для прерывания беременности сроком более двенадцати недель рекомендуется как медикаментозный, так и хирургический методы.
Искусственное прерывание беременности по медицинским показаниям при сроке до 22 недель беременности проводится врачом — акушером-гинекологом в условиях гинекологического отделения многопрофильной больницы, имеющей возможность оказания специализированной (в том числе реанимационной) помощи женщине (при обязательном наличии врачей-специалистов соответствующего профиля, по которому определены показания для искусственного прерывания беременности) и/или в условиях обсервационного отделения акушерского стационара.
Прерывание беременности (родоразрешение) по медицинским показаниям при сроке беременности более 22 недель проводится врачом — акушером-гинекологом в условиях акушерского стационара, имеющего возможность оказания специализированной (в том числе реанимационной) помощи женщине с учетом основного заболевания и новорожденному, в том числе с низкой и экстремально низкой массой тела. При проведении фетоцида допустимо прерывание беременности сроком более 22 недель в гинекологическом отделении.
Основанием для искусственного прерывания беременности по социальному показанию в сроке беременности более 12 недель является документ, подтверждающий наличие социального показания для искусственного прерывания беременности. Для подтверждения наличия медицинских показаний для искусственного прерывания беременности формируется врачебная комиссия с привлечением врачей специалистов медицинских организаций акушерского профиля третьей группы (уровня) (в том числе — дистанционно) в составе врача — акушера-гинеколога, врача — специалиста по профилю основного заболевания (состояния) беременной женщины, являющегося медицинским показанием для искусственного прерывания беременности и руководителя медицинской организации (далее — Комиссия).
Персональный состав Комиссии и порядок ее деятельности определяется руководителем медицинской организации. Заключение Комиссии о наличии у беременной женщины заболевания (состояния), являющегося показанием для проведения искусственного прерывания беременности, оформляется письменно и заверяется подписями членов Комиссии. Искусственное прерывание беременности осуществляется с обязательным обезболиванием на основе информированного добровольного согласия женщины. После искусственного прерывания беременности женщинам с резус-отрицательной принадлежностью крови независимо от метода прерывания беременности проводится иммунизация иммуноглобулином человека антирезус Rho(D) человека в соответствии с инструкцией по медицинскому применению лекарственного препарата.
После искусственного прерывания беременности с каждой женщиной проводится консультирование, в процессе которого пациентка информируется о признаках возможных осложнений, при появлении которых ей следует незамедлительно обратиться к врачу; предоставляются рекомендации о режиме, гигиенических мероприятиях, возможной реабилитации, а также по вопросам профилактики абортов и необходимости сохранения и вынашивания следующей беременности. После искусственного прерывания беременности контрольный осмотр врача — акушера-гинеколога при отсутствии жалоб проводится через 9 — 15 дней.
Возможные осложнения при аборте:
Медикаментозное прерывание беременности считается наиболее безопасным, однако и оно несет в себе риски.
- маточные кровотечения, требующие проведения инструментального опорожнения матки в стационаре (вакум-аспирации полости матки) и применения сокращающих матку средств;
- неполный аборт (остатки плодного яйца удаляются также с помощью вакуум-аспирации полости матки в стационаре);
- инфекционные осложнения (риск развития их составляет менее 1% случаев);
- прогрессирование беременности в ситуации, когда не произошло отторжение плодного яйца.
При вакуумном и хирургическом аборте. Ранние осложнения
Возникают непосредственно во время процедуры и в первые сутки послеоперационного периода
- Кровотечение во время процедуры – может случиться при нарушении свертывающей системы крови у пациентки, а также при отсутствии должного сокращения стенок матки в ходе процедуры. Плохо сокращаются стенки много раз рожавшей или перенесшей большое количество абортов матки (неполноценная мышечная ткань). Такое состояние требует применения больших доз сокращающих матку препаратов, в очень редких случаях при невозможности остановки кровотечения матку удаляют. При нарушениях свертывающей системы крови проводят возмещение факторов свертывания путем применения препаратов или переливания крови.
- Перфорация матки (случайный прокол) при проведении вакуумного аборта возникает редко, так как не используются острые инструменты. Тем не менее, хоть и редко, но такое может произойти при расширении шейки матки или исследовании длины полости матки перед процедурой с помощью маточного зонда.
- При проведении выскабливания с помощью острой кюретки риск перфорации стенки матки увеличивается. Острым инструментом можно пройти через стенку матки и ранить прилежащие петли кишечника, мочевой пузырь. В данном случае операция аборта заканчивается переходом на полостную операцию (для ушивания раны кишечника, к примеру, или остановки кровотечения из перфорированной стенки матки).
- Непосредственно при проведении процедуры может возникнуть аллергическая реакция на препараты для наркоза.
- При расширении шеечного канала может быть травмирована шейка матки.
Поздние осложнения
Могут наблюдаться в течение недели, нескольких месяцев после операции:
- После проведения аборта в норме кровянистые выделения продолжаются еще несколько дней. Иногда после аборта и расширения шейки матки шеечный канал закрывается слишком рано, кровь скапливается в полости матки и возникает так называемое осложнение гематометра. Такое осложнение можно заподозрить, если на следующий день после проведения аборта женщина жалуется на резкие боли внизу живота и отмечает прекращение кровянистых выделений из половых путей в первый же вечер. Гематометра также видна на УЗИ (полость матки забита сгустками крови, а шейка закрыта). В зависимости от объема скопившейся крови данная ситуация разрешается с помощью медикаментов или повторного расширения шеечного канала и вакуум-аспирации сгустков. Профилактировать данное осложнение можно приемом спазмолитиков в вечер после проведения аборта (например, 1-2-3 таблетки дротаверина или но-шпа).
- Длительное кровотечение, а также боли в нижней части живота могут свидетельствовать о том, что процедура была выполнена не полностью и в полости матки остались зародышевые элементы, что может инициировать серьёзные воспалительные процессы. В случае неполного аборта возникает необходимость дополнительного хирургического вмешательства (выскабливания остатков плодного яйца из полости матки).
- Плацентарный полип – на контрольном УЗИ через 2-4 месяца после аборта появляется полиповидный вырост слизистой полости матки. Клинически это может проявляться болезненеными и нерегулярными менструациями после прерывания беременности. Плацентарный полип вырастает из остатков ворсин тканей плодного яйца. Удалять плацентарный полип также приходится под наркозом, с расширением шейки матки, обычно с помощью кюретки и гистероскопа (инструмента с видеокамерой для осмотра матки изнутри).
- Постабортная депрессия.
Воспаление после аборта. Еще одним поздним осложнением аборта может быть присоединение воспалительного процесса. При аборте это обычно происходит, если у пациентки снижен иммунитет и присутствует хроническая инфекция в нижних половых путях. Даже после санации воспалительного типа мазка перед абортом в половых путях могут остаться агрессивные микроорганизмы, которые при введении инструментов в матку попадают в нее из влагалища. Микротравмы стенок и шейки матки способствуют развитию воспаления.
В случае острого воспаления у пациентки появятся:
- боли внизу живота,
- лихорадка,
- гнойные выделения из половых путей.
Это клиника эндометрита (воспаления слизистой матки). Из матки воспалительный процесс восходящим путем может распространиться на маточные трубы и в малый таз.
При воспалении и появлении гноя в маточных трубах развивается сальпингит.
При втягивании в процесс яичника возникает сальпингоофорит и формируются спайки между яичником, трубами и маткой.
Пациенток после лечения еще длительно могут беспокоить «бели» из половых путей.
При излитии гноя из маточных труб в полость малого таза развивается перитонит, воспаление и спаечный процесс распространяется на соседние органы (петли кишечника, мочевой пузырь). Потребуется длительная противовоспалительная и антибактериальная терапия, при наличии гноя в маточных трубах и малом тазу – оперативное лечение.
Отдаленные последствия:
Могут наблюдаться через годы после операции:
- После аборта всегда есть риск возникновения гормонального сдвига, в связи с чем может нарушиться менструальный цикл и нормальное созревание фолликулов в яичниках. Это, в свою очередь, увеличивает риск появления эндокринного фактора бесплодия.
- Вышеописанные воспалительные процессы половых органов могут привести к развитию спаечного процесса и непроходимости маточных труб (в дальнейшем — трубный фактор бесплодия). Воспаление слизистой матки также является частой причиной нарушений менструального цикла.
- Перенесенные воспалительные процессы и наличие спаек в малом тазу могут быть причиной синдрома хронической тазовой боли у женщин, который очень трудно поддается коррекции.
- Травмированная при аборте шейка матки может недостаточно выполнять запирающую функцию при беременности. Из-за недостаточности шейки матки могут происходить потери беременности в различных сроках или создаваться показания для наложения хирургического шва на шейку для сохранения беременности.
Влияние на последующие беременности
Если аборт протекал с осложнениями, то это может «аукнуться» женщине неблагоприятным течением последующей желанной беременности.
- Во-первых, у пациенток с воспалительными заболеваниями женских половых органов и спаечным процессом в малом тазу после осложненного аборта может наступить внематочная беременность. Это происходит потому, что маточные трубы в результате воспаления становятся извитыми, отечными, с перегибами из-за прилежащих спаек, движение яйцеклетки по ним затруднено.
- При попадании оплодотворенной яйцеклетки в полость матки с хроническим воспалением слизистой после аборта, она может неполноценно прикрепиться к стенке матки. Это приводит к замершей беременности или развитию кровотечения и отторжению беременности. Если же беременность прижилась и развивается дальше, то плацента, прикрепившаяся к неполноценной стенке матки, может быть тощей, не обеспечивать питательной функции, на УЗИ может быть описано маловодие или многоводие, отставание ребенка в росте.
- Если у женщины аборт осложнился перфорацией стенки матки, то теперь у нее имеет место рубец на матке. При беременности и родах некоторые рубцы на матке бывают несостоятельными (при этом редко, но случается разрыв матки по несостоятельному рубцу в поздних сроках беременности и в родах).
- Если при аборте расширение шейки матки проводилось травматично, то при следующей желанной беременности может проявиться недостаточность шейки матки (истмико-цервикальная недостаточность). Это клинически проявляется признаками угрозы прерывания, преждевременным раскрытием шейки, может закончиться выкидышем. Иногда при беременности недостаточность шейки матки приходится корригировать наложением шва или постановкой разгрузочного пессария.
- Если пациентка с резус-отрицательной группой крови сделает аборт от резус-положительного партнера, то в ее организме при следующей беременности может возникнуть резус-несовместимость с будущим ребенком. Для профилактики этого осложнения резус-отрицательным женщинам при проведении аборта рекомендуется всегда вводить дозу антирезусного иммуноглобулина.
Восстановление и реабилитация после аборта
На продолжительность периода восстановления влияют возраст женщины, состояние ее здоровья, количество перенесенных ранее абортов и наличие детей. Легче аборт переносят здоровые молодые женщины, уже имеющие детей.
Медицинская реабилитация подразумевает предоставить отдых женской половой системе, перенесшей гормональный взрыв из-за искусственного прерывания беременности. Из-за перепада гормонов менструальный цикл может не восстановиться, а в яичниках и молочных железах часто возникают кисты. В течение полугода как минимум не должно наступать следующей (желанной или не желанной) беременности, не должно быть резких колебаний гормонального фона женщины. Женщина должна понимать, что следующий аборт усугубит гормональный дисбаланс в организме. Нужно обеспечить себя надежным средством контрацепции.
Если аборт осложнился воспалительным процессом, то период реабилитации и восстановления должен включать дополнительно мероприятия по восстановлению нормальной микрофлоры во влагалище, физиотерапевтические методы профилактики и рассасывания спаек внутренних половых органов. Женщине назначают электрофорез на низ живота с противовоспалительными препаратами, санаторно-курортное лечение, гирудотерапию, лазерное облучение и УФО крови, ферментные препараты для уменьшения выраженности спаечного процесса.
Еще одна важная составляющая восстановления – психологическая реабилитация. У женщин могут развиваться депрессии, чувство вины, нарушаться сексуальная функция. Поэтому во многих случаях рекомендуется помощь психологов.
Согласно приказу Минздрава №216н, перед медикаментозным или хирургическим прерыванием беременности должна пройти «неделя тишины». В этот период женщина проходит процедуру УЗИ, во время которой ей демонстрируют изображение эмбриона и при наличии – его сердцебиение.
Также в течение этой недели пациентка посещает психолога, который консультирует её о возможностях психологической и социальной поддержки. Каждая женщина, находящихся в ситуации репродуктивного выбора, проходит мотивационное анкетирование. По итогу которого составляются индивидуальные рекомендации и меры поддержки.

Психологическая помощь беременным женщинам, оказывается психологом: Новикова Наталия Николаевна, кабинет №307 детской поликлиники.
График приема:
- вторник- четные числа месяца с 8.00 до 10.00
- нечетные числа месяца с 14.00 до 16.00
- четверг- четные числа месяца с 8.00 до 10.00
- нечетные числа месяца с 14.00 до 16.00
В Тамбовской области работает Центр защиты семьи, материнства и детства имени преподобного Амвросия Оптинского.
Попавшим в беду предоставляется помощь в виде срочных социальных услуг: проживание, пятиразовое питание, обеспечение всем необходимым для организации быта. Проживающие здесь получают всестороннюю психологическую, юридическую и социальную помощь.
Пособия федерального и регионального уровня для беременных женщин и семей с детьми.
В России выплачивается пособие нуждающимся беременным женщинам, вставшим на учет в ранние сроки беременности. Подать заявление на получение этого пособия можно через Госуслуги, МФЦ или отделение Социального фонда России.
С 1 января 2023 года «ежемесячная выплата нуждающимся беременным женщинам» выплачивается в рамках единого пособия для семей с детьми в возрасте до 17 лет включительно и беременных женщин. Выплата осуществляется Социальным фондом России.
Согласно обновленным правилам, выплата производится с учетом «комплексной оценки нуждаемости». При этом если ранее беременные женщины могли рассчитывать только на 50,75 или 100%от размеров прожиточного минимума (ПМ) в регионе проживания.
Основные правила назначения единого пособия для беременных женщин:
- пособие назначается при постановке на учет в женской консультации при ранних сроках беременности (до 12 недель);
- на момент обращения на учет у женщин должен быть срок беременности не менее 6 недель;
- действует принцип «нулевого дохода»- для получения пособия у каждого взрослого члена семьи на протяжении года обязательно должны быть поступления средств-стипендия, пенсия, доход от трудовой или предпринимательской деятельности;
- предъявляются имущественные требования – можно владеть квартирой, жилым домом, дачей , земельным участком ,гаражом, автомобилем, мотоциклом, трактором и лодкой. Не будут учитываться жилье, признанное непригодным для проживания , квартиры и участки, полученные в качестве соцподдержки, дальневосточные гектары и долевая собственность в недвижимости в размере 1/3 и менее;
- пособие назначается по документам и сведениям медицинской организации, подтверждающей постановку на учет;
- выплатой пособия занимается СФР.
Расчет пособия проводится с учетом комплексной оценки нуждаемости. Данный термин объединяет следующие условия:
- среднедушевой доход семьи в расчетном периоде должен быть не более одного прожиточного минимума на душу населения;
- имущество членов семьи укладывается в установленный перечень;
- взрослые члены семьи имели трудовой доход или объективную причину его отсутствия.
Среднедушевой доход рассчитывается по следующей формуле- доходы всех членов семьи в расчетном периоде /12/ количество членов семьи. Расчетным периодом для единого пособия являются 12 месяцев, предшествующих одному месяцу до месяца обращения. Рассчитать самостоятельно, можете ли вы рассчитывать на получение единого пособия для беременных женщин, можно в онлайн калькуляторе единого пособия.
Размер пособия для беременных женщин с 1 января 2023 года составляет от 50% до 100% регионального прожиточного минимума для трудоспособного населения.
- 50% от прожиточного минимума- базовый размер выплаты;
- 75% -назначается, в случае если среднедушевой доход семьи вместе с выплатой в размере 50% меньше прожиточного минимума на душу населения;
- 100%- назначается, если среднедушевой доход семьи вместе с выплатой в размере 75% меньше прожиточного минимума на душу населения.
Срок принятия решения о назначении пособия беременным женщинам -10 рабочих дней со дня подачи заявления. Срок может быть еще продлен на 20 рабочих дней ,если в СФР не поступили сведения , запрашиваемые в рамках межведомственного взаимодействия или документы от заявителя.
Первую выплату перечислят в течение 5 рабочих дней после принятия положительного решения. Дальше деньги будут перечислять с 1 по 25 число месяца, следующего за месяцем, за который выплачивается пособие.
Телефон горячей линии «Стоп-аборт»
- 8 (800) 100-44-55
- +7 (495) 665-00-05